Tratamiento del trastorno de pánico. Una experiencia de tratamiento en grupo cognitivo-conductual en una U.S.M.
Miguel A. García y Teresa Blanch.
Hospital Universitario de Elche (Alicante, ESPAÑA-UE).
Introducción.
En el presente trabajo, que ha sido objeto de presentación en forma de póster en la VIII Reunión Anual de la SPCV, presentamos nuestra experiencia en la aplicación de un paquete de tratamiento de grupo cognitivo-conductual para el Trastorno de pánico (TP) en el ámbito de una USM. Se aporta además una revisión de los artículos publicados sobre la eficacia de los diferentes abordajes terapéuticos del TP, centrada en aquellos estudios que comparan tratamientos farmacológicos con psicoterapia, especialmente de corte cognitivo-conductual.
Diferentes enfoques psicológicos han intentado explicar la génesis de la ansiedad como trastorno, siendo las teorías procedentes del psicoanálisis, el conductismo y el cognitivismo las que más han contribuido a la comprensión del desarrollo de esta patología.
Teorías psicodinámicas.
En sus primeros escritos, Freud interpretó la angustia como una consecuencia de la insatisfacción de la libido, si bien posteriormente le dio un sentido más amplio, considerando a la angustia también como causa de la represión del instinto y no sólo como consecuencia. Según esta orientación, estímulos instintivos inaceptables para el sujeto desencadenarían un estado de ansiedad. Pero las aportaciones de Freud no se limitan a estas teorías, ya que también refirió con enorme precisión clínica casos de crisis de angustia y los interpretó como de índole física en su origen, coincidiendo así con concepciones actuales sobre el TP.
Teoría conductista.
El conductismo se basa en el principio de que todas las conductas son aprendidas y en algún momento de la vida se asocian a estímulos favorables o desfavorables adoptando así una connotación que va a mantenerse posteriormente. Desde este planteamiento se explica la ansiedad como resultado de un proceso de condicionamiento, de manera que los sujetos que la padecen han aprendido erróneamente a asociar estímulos en principio neutros a acontecimientos vividos como traumáticos y, por tanto, amenazantes, de manera que cada vez que se reproduce el contacto con dicho estímulo, se desencadena la angustia asociada a la amenaza. Este modelo puede explicarnos satisfactoriamente la agorafobia así como el desarrollo de fobias específicas, pero es más inconsistente a la hora de explicar la génesis de las crisis de angustia espontáneas.
Teoría cognitiva.
Viene a complementar la anterior y, de hecho, hoy día se habla de abordajes de tipo cognitivo-conductual. Los cognitivistas señalan que el problema básico está en la atribución que cada sujeto hace de una determinada percepción. Por ejemplo, cualquier persona puede tener una sensación física más o menos molesta en cualquier momento dado (hormigueos, palpitaciones, calambres...), si bien la mayoría de los sujetos no conceden ningún tipo de significado a esta experiencia. Sin embargo, algunos interpretan esta sensación como una señal de alarma y una amenaza para su salud, lo que al ser percibido como un peligro provoca en el organismo una respuesta neurofisiológica con el consiguiente desencadenamiento de síntomas y signos propios de la ansiedad; de esta manera se cierra el círculo vicioso que desde el punto de vista cognitivo es capaz de perpetuar la angustia.
Actualmente dentro del abordaje psicológico del TP existen dos corrientes teóricas que conllevan distintas actitudes terapéuticas.
Por un lado, existe un grupo de teóricos que defiende que los ataques de pánico no constituyen una entidad específica ni cualitativamente distinta y que pueden darse en cualquier tipo de fobias al entrar en contacto con la situación fóbica (crisis situacionales) o cuando se piensa en situaciones fóbicas concretas (crisis anticipatorias), prefiriendo centrar su atención y sus recursos terapéuticos en las conductas de evitación fóbica (Echeburúa et al., Fawcett et al., Marks, Mathews et al., Weissman et al.).
Otro grupo de autores plantean una serie de modelos centrados en los ataques de pánico al entender que existe una serie de diferencias cualitativas y cuantitativas con el resto de los trastornos de ansiedad (Ehlers et al, Beck et al., Clark, Salkovskis). Este grupo de autores coinciden en considerar los ataques de pánico como el resultado de un proceso de feedback positivo entre aspectos internos (sensaciones corporales o eventos cognitivos) que la persona asocia con una amenaza o peligro inmediato, con la consiguiente reacción de ansiedad. Se supone así que las intervenciones que sean capaces de cambiar las respuestas de la persona a los síntomas de ansiedad, por habituación o reinterpretación, serán eficaces en el tratamiento del TP.
El estado de la cuestión. (Revisión bibliográfica).
La Asociación de Psiquiatría Americana, publicó en Mayo del 1998 su "Guía práctica para el tratamiento de pacientes con Trastorno de Pánico" en cuyas consideraciones generales se dice literalmente "Las modalidades para las que existe una considerable evidencia de que son eficaces en el tratamiento del TP incluyen la psicoterapia, específicamente la terapia cognitivo conductual, y la farmacoterapia"
En las revisiones más actuales sobre el tratamiento de los trastornos de pánico, se analiza la eficacia de la terapia farmacológica con antidepresivos, (tanto ADT e IMAO como nuevos antidepresivos inhibidores selectivos de la recaptación de serotonina o ISRS), o con BZD de elevada potencia; la psicoterapia de tipo cognitivo conductual, otras modalidades de terapia psicológica y los tratamientos combinados.
Así, Gould et al(1995) realizan un metanálisis sobre 43 ensayos controlados de tratamiento que incluían en total 4133 pacientes con TP con y sin agorafobia, comparando la eficacia de la farmacoterapia, la psicoterapia cognitivo-conductual y los tratamientos combinados. Las farmacoterapias incluían el uso de ATC (clorimipramina, imipramina y trazodona), IMAO (fenelcina), zimelidina, BDZ (alprazolam, clonacepam y diacepam) y fármacos adrenérgicos (propanolol y clonidina). Las psicoterapias cognitivo-conductuales incluían técnicas de exposición (exposición a estímulos internos, exposición a estímulos situacionales e inundación), de terapia de reestructuración cognitiva, conductuales y técnicas de relajación. Los autores concluyen que tanto la farmacoterapia como la psicoterapia cognitivo-conductual muestran ventaja significativa frente a los grupos controles. En general, los tratamientos de psicoterapia cognitivo-conductual obtuvieron mejores resultados que los de farmacoterapia y los combinados. Las evidencias disponibles conceden ventajas a los tratamientos de psicoterapia cognitivo-conductual para los pacientes con diagnóstico primario de TP y alientan a aumentar la utilización clínica de los mismos.
Auerbach et al (1.997), comparan la eficacia del alprazolam de liberación retardada y la psicoterapia cognitivo conductual (solos o en combinación) en un ensayo randomizado y controlado con 38 pacientes diagnosticados de TP y concluyen que sus resultados sugieren que el tratamiento combinado con benzodiacepinas puede no ofrecer ningún beneficio adicional a la psicoterapia cognitivo conductual en pacientes con TP de intensidad leve a moderada.
En una ponencia, Strauss y Klieser (1997) presentan los resultados de un estudio con 58 pacientes a los que trataron con psicoterapia cognitivo conductual individual, entrenamiento en relajación, y los dos métodos anteriores junto a imipramina a dosis de 150 mg. Sus datos muestran que los pacientes asignados a la psicoterapia cognitivo conductual registraron niveles superiores de mejoría que los del grupo de entrenamiento en relajación y que la imipramina parece tener un efecto aditivo a la psicoterapia cognitivo conductual mientras que parece inhibir los efectos del entrenamiento en relajación.
Por su parte, Katschnig et al (1997) aportan datos de un estudio sobre 100 pacientes ambulatorios con TP tratados con paroxetina a dosis de entre 20 y 60 mg/día que fueron asignados de forma randomizada a un grupo de psicoterapia adicional con componentes de terapia cognitiva y terapia interpersonal. En sus conclusiones plantean que la psicoterapia de grupo fue muy bien aceptada por los pacientes pero que, sin embargo, no se obtuvieron diferencias significativas en los principales criterios de mejoría entre los dos grupos.
En una línea de investigación similar, Oei, Llamas y Evans (1997) se plantean si la mejoría a largo plazo tras el tratamiento con psicoterapia intensiva breve cognitivo-conductual en grupo, se ve modificada por la toma de medicación. Estudian 106 pacientes con TP y concluyen que los tratamientos farmacológicos que los pacientes tomaban al iniciar la psicoterapia (ansiolíticos, antidepresivos o combinaciones de ambos) no incrementan ni disminuyen la mejoría a largo plazo obtenida con el programa de psicoterapia intensiva aplicado.
En una comunicación presentada en el Congreso Mundial de Psiquiatría de Madrid, Marchand et al. (1996) comparan los efectos de las psicoterapias conductual, cognitiva, cognitivo-conductual y de apoyo con o sin farmacoterapia acompañante con imipramina en 137 pacientes con TP con agorafobia. Deducen de sus resultados que los pacientes del grupo de terapia cognitivo-conductual mejoraron significativamente más que los del resto de grupos y que no se observan diferencias significativas entre los tratados con imipramina y los tratados con placebo.
Sharp et al (1996) diseñaron un ensayo en el que compararon el tratamiento con fluvoxamina, placebo y terapia cognitivo-conductual, solos o en combinación, en 190 pacientes con TP con y sin agorafobia. Concluyen que las mayores ventajas las aportan la terapia cognitivo-conductual sola y en segundo lugar el tratamiento combinado mediante terapia cognitivo-conductual y fluvoxamina.
Bouchard et al (1996) en un ensayo clínico aleatorizado con 28 pacientes diagnosticados de TP con agorafobia, comparan los resultados obtenidos mediante la terapia de exposición y la terapia de reestructuración cognitiva y concluyen que no existen diferencias significativas entre ambas técnicas en cuanto a eficacia ni en relación con su efecto en el tiempo.
Petterson y Cessare (1996) estudiaron los efectos de la psicoterapia cognitivo conductual en 27 pacientes con TP que fueron asignados aleatoriamente a un grupo de tratamiento o un grupo control. Sus datos mostraron eficacia de la psicoterapia cognitivo-conductual en reducir las medidas de ansiedad-rasgo del STAI, los pensamientos catastróficos y el número de ataques, pero no así en reducir los signos de activación fisiológica como la PA, el pulso o la temperatura digital.
Stanley et al (1996) analizaron el patrón de cambios en las características básicas de la enfermedad en 36 pacientes con TP tratados con psicoterapia cognitivo-conductual o entrenamiento en relajación. Los resultados obtenidos mostraban que, durante la primera mitad del tratamiento, la psicoterapia cognitivo-conductual se mostró levemente superior en disminuir la frecuencia de las crisis, mientras que la relajación consiguió mayores reducciones de las medidas de ansiedad (rasgo y estado) y los miedos agorafóbicos. En la segunda mitad del tratamiento, la terapia cognitiva consiguió reducciones más rápidas de las medidas de ansiedad estado y los miedos agorafóbicos. A lo largo de todo el tratamiento la terapia cognitiva fue mejor en reducir los miedos de tipo social.
En un trabajo publicado en 1996, Arntz y Van comparan la terapia cognitiva con el entrenamiento en relajación y con dejar a los pacientes en lista de espera. Estudian 54 pacientes y concluyen que la terapia cognitiva resulta claramente superior al entrenamiento en relajación en reducir la frecuencia de pánico y que ambas terapias son superiores a la espera.
Nuestra experiencia de tratamiento.
Objetivo:
Poner en marcha un grupo de tratamiento cognitivo-conductual para el Trastorno de Pánico utilizando una adaptación del programa publicado por Ballester y Botella en 1997.
Materiales y método:
Pacientes.
El grupo constaba de 5 pacientes, 2 varones y 3 mujeres, con edades comprendidas entre los 20 y los 30 años (media de 24’4) sin complicaciones importantes de tipo agorafóbico, con una evolución en el tiempo desde el inicio de la enfermedad de entre 2 y 18 meses (media de 8’4 meses) y motivados para formar parte de un grupo de tratamiento. En la tabla 1 se recogen las características de los pacientes.
Tabla 1
Tratamiento.
Botella y Ballester desarrollaron su programa de tratamiento basándose en las directrices de Clark y Salkovkis (1987) y Barlow y Cerny (1988) e incluyen en él como componentes terapéuticos los siguientes:
A) Un módulo educativo,
B) Técnicas cognitivas para la identificación y modificación de las interpretaciones catastróficas de las sensaciones corporales complementadas con experimentos comportamentales,
C) Entrenamiento en respiración lenta,
D) Entrenamiento en técnicas de distracción y
E) Prevención de recaídas.
Aplicamos el programa de Botella y Ballester teniendo en cuenta las consideraciones que los mismos autores hacen para su aplicación en grupo y adaptándolo a nuestras necesidades.
Las sesiones se desarrollaron siguiendo básicamente el programa propuesto con algunas modificaciones:
· El número de sesiones se redujo de las 14 propuestas a 12, y su duración fue de una hora y media.
· Dedicamos las dos primeras sesiones a desarrollar el Módulo Educativo e introdujimos una sesión adicional de repaso del mismo.
· Dedicamos sólo una sesión al entrenamiento en respiración lenta.
· Redujimos a dos el número de sesiones dedicadas a la exposición debido a la escasa incidencia de conductas de evitación detectada en nuestros pacientes.
Las sesiones se desarrollaron semanalmente según el siguiente calendario de contenidos:
1ª Sesión: Sesión de evaluación en la que se administró de forma individual la Entrevista de Evaluación de Pánico propuesta por los autores en el apéndice 1 de su programa
2ª Sesión: Presentación del grupo, dinámica de funcionamiento, establecimiento de horarios. ¿Qué es la ansiedad?. El valor adaptativo de la ansiedad. Ausencia de consecuencias perjudiciales de la ansiedad.
3ª Sesión: Las manifestaciones de la ansiedad: físicas, psíquicas y conductuales. Papel de los pensamientos en nuestro modelo de la ansiedad. El ABC. ¿Cómo es una crisis?. Modelo del círculo del pánico.
4ª Sesión: ¿Cómo podemos cortar el círculo del pánico? El papel de la hiperventilación. La técnica de la respiración lenta.
5ª Sesión: Repaso del módulo educativo. Experimentos conductuales.
6ª Sesión: Introducción a la discusión cognitiva de las interpretaciones catastróficas.
7ª Sesión: Las técnicas de distracción de pensamiento.
8ª Sesión: Repaso de las técnicas aprendidas y problemas aparecidos con el uso de las mismas.
9ª Sesión: Importancia de la evitación en el TP. La evitación a estímulos internos y externos. Ventajas y desventajas de la evitación. La exposición como alternativa a la evitación. Normas para la exposición. Elaborar una jerarquía de exposición.
10ª Sesión: Exposición.
11ª Sesión: Prevención de recaídas.
12ª Sesión: Repaso general Evaluación general del tratamiento y personal de la mejoría. Despedida.
Evaluación.
Se pusieron en práctica los siguientes métodos de evaluación:
· Evaluaciones periódicas del tratamiento.
Se realizaron tres veces, una basal (pre-tratamiento) en la 1ª sesión, otra en la 6ª sesión de tratamiento y una final en la 11ª sesión; consistiendo en el pase de un cuestionario en el que se incluía la Escala de Adaptación de Echeburúa y Corral (1987) además de preguntas referidas a la presencia de crisis y la intensidad de los distintos síntomas.
· Evaluaciones de la sesión.
Se realizaban en todas las sesiones, al final de las mismas y consistían en un breve cuestionario en el que se incluía la Escala de Autoevaluación de la mejoría del paciente (EMP) de Ballester y Botella; una evaluación acerca de la utilidad de la sesión y del grado de cumplimiento de las tareas semanales.
· Examen sobre las crisis de angustia.
Como elemento dinamizador y de apoyo en la sesión 10ª se entregaba a los pacientes un examen que debían contestar en sus domicilios acerca de los contenidos del programa, de la naturaleza del TP, de sus propias experiencias y de los recursos que el programa les había facilitado y su utilidad. Las respuestas se comentaron en la sesión 11ª.
Resultados:
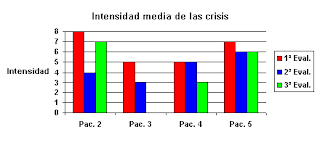
A continuación se incluyen dos gráficos que recogen las puntuaciones obtenidas en las evaluaciones periódicas del tratamiento que sirven para dar una idea de cuál ha sido la evolución de los pacientes en cuanto a la intensidad media de las crisis (gráfico 1) y al nivel de interferencia en las actividades de su vida diaria (gráfico 2), según su propia apreciación.
Gráfico 1
Gráfico 2
En los gráficos siguientes se presentan las puntuaciones obtenidas semanalmente en la escala de autoevaluación de la mejoría del paciente. El valor 0 en la escala equivale a encontrarse mucho peor, el valor 4 a encontrarse igual y el valor 7 a mucho mejor que en la semana anterior.
Gráfico 7
Conclusiones:
Existe una gran diversidad de resultados y una importante polémica suscitada en ambientes académicos acerca de cuál es el tratamiento más idóneo para el TP oscilando las posturas entre aquellas que abogan por un abordaje de tipo exclusivamente psicofarmacológico y las que lo hacen por el exclusivamente psicoterapéutico. Una postura razonable en nuestra opinión es considerar que ambos tipos de abordaje terapéutico son complementarios y que depende de la situación en la que se encuentre el paciente y de cuáles sean los problemas que en su caso resultan más incapacitantes, el abordaje podrá ser uno u otro. Por ejemplo, en un paciente con crisis muy frecuentes, parece razonable establecer un tratamiento de "choque" con BDZ de alta potencia que regulen las crisis en un corto espacio de tiempo, para empezar después con un tratamiento psicoterapéutico que probablemente nos dará una mayor eficacia a largo plazo, combinándolo con el uso de agentes antidepresivos de probado efecto antipánico.
El elevado nivel de adherencia al tratamiento psicológico de los pacientes que iniciaron el mismo nos sugiere que este tipo de abordaje, además de ser factible con pocos recursos materiales en una USM, goza de un elevado nivel de aceptación entre los pacientes con TP.
El reducido grupo de pacientes que fueron incluidos y evaluados hace imposible el realizar ningún tipo de valoración de eficacia del tratamiento con validez estadística, sin embargo, a nivel de la impresión subjetiva de los pacientes, todos dijeron haber experimentado mejoría en su estado de enfermedad y que se había producido una disminución del nivel de interferencia en sus actividades..
De entre los componentes del paquete terapéutico, la impresión de los terapeutas es que el que más ayudó a los pacientes fue el módulo educativo, es decir, que los pacientes se sintieron mejorados al ofrecerles una explicación de lo que les sucedía y de la ausencia de consecuencias vitales negativas del trastorno. Tener esto en cuenta en la práctica clínica habitual puede ser útil en el sentido de aportar a los pacientes información acerca del tipo de trastorno que padecen en forma de una psicoterapia educativa o de apoyo eficaz.
Tanto los pacientes como los terapeutas resaltaron en la evaluación final del tratamiento el efecto terapéutico que produce el propio grupo en sí, al encontrarse los pacientes con otros que comparten experiencias de síntomas similares.
Bibliografía.
1. American Psychiatric Association (1998). Practice Guideline for the treatment of patients with panic disorder. Am. J. Psychiatry, 155 (5) Supp.
2. Arntz, A.; Van dHM. (1996). Psychological treatments of panic disorder without agoraphobia: Cognitve therapy versus applied relaxation. Behaviour Research and Therapy. 34 (2); pp. 113-121.
3. Auerbach, M. D. et al. (1997). Comparison of the efficacy of alprazolam-XR plus cognitive-behavioral therapy plus placebo for acute treatment at three-month follow-up. American Psychiatric Association, 150th annual meeting, San Diego.
4. Barlow, D. H. (1997). Cognitive-Behavioral therapy for panic disorder: current status. J. Clin. Psychiatry, 58 suppl 2, pp. 32-36
5. Botella, C., Ballester, R. (1997). Trastorno de pánico: Evaluación y tratamiento, Barcelona, Martínez-Roca, S.A.
6. Bouchard, S. et al.. (1996) Exposure versus cognitive restructuring in the treatment of panic disorder with agoraphobia. Behav. Res. Ther.; 34 (3); pp. 213-224.
7. Clum, G. A., Borden, J. W. (1989). Etiology and treatment of panic disorder. Prog. Behav. Modif., 24, pp. 192-222
8. Gould, R. A., Otto, M.W., Pollack, M.H. (). A meta-analysis of treatment outcome for panic disorder. Clinical Psychology Review, 15 (8); pp. 819-844.
9. Hecker, J.E. et al. (1996). Self-directed versus therapist-directed cognitive behavioral treatment for panic disorder. Journal of Anxiety Disorders. 10 (4); pp. 253-265.
10. Katschnig, H. et al. Pharmacotherapy and group psychotherapy in patients with panic disorder. WPA Thematic Conference. Jerusalem, Nov-1997.
11. Marchand et al. (1996). Comparison of treatments for Panic with agorafobia. Xth World Congress of Psychiatry, Madrid, Spain.
12. Michelson, L. K., Marchione, K. (1991). Behavioural, cognitive and pharmacological treatments of panic disorder with agoraphobia: critique and synthesis. J. Consult. Clin. Psychol., 59 (1), pp.100-114.
13. Milrod, B., Busch, F. (1996). Long-term outcome of panic disorder treatment: a review of the literature [review]. Journal of Nervous and Mental Diseases, 184 (12): pp. 723-730.
14. Oei, T. P.; Llamas, M.; Evans, L. (1997). Does concurrent drug intake affect the long-term outcome of group cognitive behaviour therapy in panic disorder with or without agoraphobia?. Behav. Res. Ther., 35 (9): pp. 851-857.
15. Petterson, K.; Cesare, S. (1996). Panic disorder: A cognitive-behavioural approach to treatment. Counselling Psychology Querterly, 9 (2); pp. 191-201.
16. Sharp, D. M. et al (1996). Fluvoxamine, placebo and cognitive behaviour therapy used alone and in combination in the treatment of panic disorder and agoraphobia. Journal of Anxiety Disorders, 10 (4), pp. 219-242.
17. Stanley, M.A. et al. (1996). Patterns of change during cognitive behavioural treatment for panic disorder. Journal of Nervous and Mental Disease. 184 (9); pp. 567-572.
18. Strauss, W. H., Klieser, E. (1997). Combination of pharmaco- and psychotherapy in the treatment of panic disorder. WPA Thematic Conf. Jerusalem, Nov-1997.
|
Vistas de página en total
lunes, 1 de noviembre de 2010
Suscribirse a:
Enviar comentarios (Atom)





No hay comentarios:
Publicar un comentario